Как и почему возникает резистентность
В природе резистентность появляется спонтанно из-за накапливающихся в ДНК случайных мутаций, которые повышают приспособленность микроорганизмов в среде с угнетающим веществом. Нередко это свойство приобретается и путем от других бактерий, поэтому детерминанты резистентности способны быстро распространяться даже между неродственными штаммами. При длительном воздействии антибиотика вначале погибает бόльшая часть популяции чувствительных к нему микроорганизмов, а та малая доля, что выживает, либо уже имеет жизненно важные для этих условий мутации, либо успевает мутировать или захватить нужные гены от бактерий-соседей и под селективным давлением антибиотика закрепить благоприобретения. В любом случае, выжившие способны нормально существовать и размножаться даже в присутствии антибиотика. То есть он больше на них не действует.
Нельзя сказать, что человечество не было осведомлено о способности микроорганизмов становиться резистентными к антибиотикам. Александр Флеминг, официально — первооткрыватель пенициллина , в своей нобелевской речи предупреждал о том, что препарат нужно использовать с умом и не позволять бактериям вырабатывать к нему устойчивость . Сегодня это утверждение необходимо распространить на все известные и применяемые в медицине и сельском хозяйстве антибиотики.
Уточняю, что «официально», потому что другие исследователи до Флеминга обнаруживали этот антибиотик; подробнее о предшественниках можно прочитать в обзоре «Эволюция наперегонки, или почему антибиотики перестают работать» , а о самом Флеминге — в статье «Победитель бактерий» .
Здесь стόит оговорить один момент. Обычно в быстро развивающейся резистентности бактерий винят людей, беспричинно принимающих антибиотики в «любой непонятной ситуации». Или людей, необоснованно прерывающих курс просто потому, что «стало лучше, чего лечиться-то» (рис. 1) . Тем не менее огромный вклад в это нехорошее дело вносит широкомасштабное использование антибиотиков в животноводстве: больше половины мирового объема используемых антибиотиков приходится именно на скотоводство и птицеводство . Подобная тактика сильно подрывает наши «рубежи» в борьбе с патогенными микроорганизмами. Причина добавления антибиотиков в корм для домашних животных проста и обоснована: они позволяют предотвратить ряд инфекционных заболеваний, поддержать здоровье и продуктивность животных, снизить смертность, которая оборачивается крупными экономическими потерями.
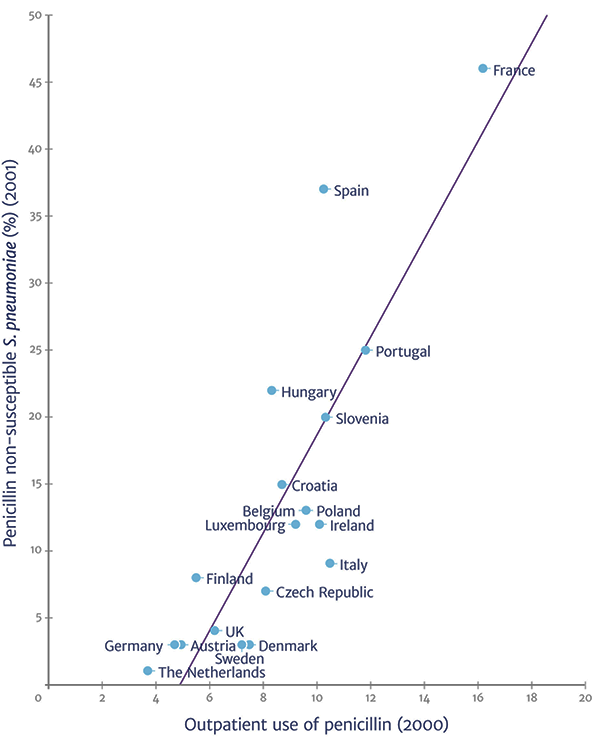
Рисунок 1. Существует прямая корреляция между использованием пенициллина и ростом доли устойчивых к нему пневмококков ().
В исследовании, опубликованном в журнале PNAS, подсчитали, что в 2010 году во всём мире в корма было добавлено более 63 000 тонн антибиотиков. И это — только по скромным оценкам. Ожидается, что к 2030 году указанное число возрастет на 67%, но, что должно особенно встревожить, оно удвоится в Бразилии, Индии, Китае, Южной Африке. И в России .
Побочным действием чрезмерного использования антибиотиков является то, что не все они метаболизируются. После выведения из организма они проникают в почву и задерживаются в ней, впоследствии накапливаясь в растениях. Через почву антибиотики попадают в воду и распространяются на значительные расстояния, воздействуя на бόльшее число микроорганизмов, чем изначально предполагалось. Они могут вновь попадать в организм человека и животных и воздействовать в том числе на их микробиом.
Таким образом, несмотря на многочисленные предупреждения, из-за массового и неправильного использования антибиотиков устойчивость к ним распространяется среди микроорганизмов всё шире и быстрее. А значит, людей и животных с каждым годом становится всё труднее лечить от бактериальных инфекций.
Ответные меры ВОЗ
Решение проблемы устойчивости к антибиотикам является для ВОЗ важным приоритетом. В мае 2015 г. Всемирная ассамблея здравоохранения утвердила Глобальный план действий по устойчивости к противомикробным препаратам, включающий и устойчивость к антибиотикам. Глобальный план действий направлен на обеспечение профилактики и лечения инфекционных болезней с помощью безопасных и эффективных лекарств.
Глобальным планом действий по устойчивости к противомикробным препаратам поставлены 5 стратегических задач:
- повысить информированность и понимание устойчивости к противомикробным препаратам;
- усилить эпиднадзор и научные исследования;
- сократить число случаев заражения;
- оптимизировать использование противомикробных препаратов;
- обеспечить устойчивые инвестиции на цели противодействия устойчивости к противомикробным препаратам.
Собравшиеся на сессии Генеральной Ассамблеи Организации Объединенных Наций в Нью-Йорке в сентябре 2016 г. главы государств приняли обязательство развернуть широкую и координированную деятельность по борьбе с глубинными причинами устойчивости к антибиотикам в ряде секторов, особенно в области охраны здоровья человека и животных, а также сельского хозяйства. Государства-члены подтвердили свою решимость разработать национальные планы действий по борьбе с этим явлением, взяв за основу глобальный план действий. ВОЗ оказывает государствам-членам поддержку по подготовке их национальных планов действий по решению проблемы устойчивости к противомикробным препаратам.
ВОЗ реализует несколько инициатив, направленных на решение проблемы устойчивости к противомикробным препаратам:
Всемирная неделя правильного использования антибиотиков
Эта глобальная многолетняя кампания проводится ежегодно в ноябре начиная с 2015 г
под девизом «Антибиотики: используйте осторожно!» В рамках тематической недели проводятся многочисленные мероприятия
Глобальная система по надзору за устойчивостью к противомикробным препаратам (GLASS)
Данная система, функционирование которой обеспечивает ВОЗ, базируется на стандартизированном подходе к сбору, анализу и обмену данными, касающимися устойчивости к противомикробным препаратам, в глобальном масштабе. Эти данные используются для принятия решений на местном, национальном и региональном уровнях.
Глобальное партнерство по научным исследованиям и разработке антибиотиков (GARDP)
Эта совместная инициатива ВОЗ и Инициативы по лекарственным средствам против забытых болезней стимулирует исследования и разработки на основе государственно-частных партнерств. К 2023 г. Партнерство планирует разработать и вывести на рынок до четырех новых лекарственных средств за счет совершенствования существующих антибиотиков и ускоренного создания новых антибиотиков.
Почему возникает устойчивость микроорганизмов к антибиотикам
Существует два типа устойчивости бактерий к антибиотикам: врожденная и приобретенная.
В основе первой — полное отсутствие у микроорганизма мишени действия антибактериального средства или же ее недоступность вследствие инактивации ферментами или низкой проницаемости. В этом случае в инструкции к лекарственному препарату написано, что антибиотик не действует на этот вид микробов.
Второй тип резистентности возникает в нескольких ситуациях: при контакте с антибиотиками, из-за мутаций хромосомной ДНК, что модифицирует белковую структуру бактерий, при трансформации с образованием мозаичных генов, при горизонтальном переносе генов.
Приобретенная антибиотикорезистентность проявляет себя следующими механизмами защиты от действия антибиотиков:
-
блокировка антибактериального средства микробной клеткой;
-
уничтожение антибиотика ферментами, разрушающими структуру действующего вещества;
-
избавления от попавшего в клетку вещества с помощью специальных «насосов» в стенках;
-
нивелирование эффекта средств с противомикробным действием, то есть микроорганизмы «разрабатывают» пути обхода основного их действия, например, блокировку выработки полезных веществ; маскировка. Этот механизм защиты микробы используют для невозможности антибиотиков распознать определенные их части (мишени), тем самым не позволяя препаратам полноценно на них действовать.
Особенности разных стран[]
Используя ResistoMap, можно оценить глобальное изменение потенциала резистентности к различным группам антибиотиков и изучить связи между специфическими лекарственными средствами и клиническими факторами. Например, метагеномы датчан, как правило, демонстрируют самый низкий уровень резистома среди европейских групп, тогда как французские образцы имеют самые высокие уровни, особенно фторхинолонов, антибактериальных лекарственных средств широкого спектра действия. Это согласуется с тем фактом, что Франция имеет самый высокий общий уровень использования антибиотиков в Западной Европе, а Дания и Германия — страны, где применение противомикробных препаратов умеренно как в здравоохранении, так и в сельском хозяйстве. С другой стороны, китайское и русское население имеет более высокий уровень резистома — вероятно, ввиду менее жёстких правил применения антибиотиков, частого назначения антибиотиков широкого спектра, а также лёгкой доступности антибиотиков без рецепта. Самые низкие уровни резистентности микробиоты наблюдаются у изолированной популяции индейцев из Венесуэлы, практически не имеющих контактов с населением развитых стран. Анализ выявляет некоторые новые тенденции, которые ожидают дальнейшего толкования с клинической точки зрения.
Константин Ярыгин, один из авторов разработки: «Мы предполагаем, что разведочный анализ глобального ландшафта антимикробной устойчивости кишечной микробиоты с использованием ResistoMap подскажет исследователям новые идеи о том, как оптимизировать схемы применения антибиотиков в медицине, а также в сельском хозяйстве».
Новости
читать все
Ученые в Новосибирске разработали программу для поиска раковых мутаций в клетках
Новосибирские ученые разработали способ обнаружения раковых мутаций в генах по технологии секвенирования (расшифровки генов), сообщают «Вести Новосибирск»
При лечении рака очень важно найти правильную тактику лечения заболевания для конкретного человека. Наилучший эффект дает применение таргетной терапии, когда фармацевтические препараты попадают целенаправленно в раковую клетку, не повреждая здоровые ткани. Андрей Кечин, научный сотрудник Института химической биологии и фундаментальной
Читать
Наука
11.10.2023
31
События
ОРВИ больше не будут лечить антибиотиками
Новый стандарт лечения респираторно-вирусных инфекций, предложенный Минздравом, выводит использование антибиотиков из перечня рекомендуемых препаратов, одновременно расширяется список утверждаемых противовирусных лекарств
Проект приказа опубликован на портале правовых документов. В основу новых стандартов положены клинические рекомендации «Острые респираторные вирусные инфекции (ОРВИ) у взрослых», разработанные Российским научным медицинским обществом терапевтов и Национальным научным обществом инфекционистов. Предыдущий документ был принят десять
Читать
Регуляторика
11.10.2023
43
События
Денис Мантуров: «Сегодня мы ставим перед собой задачу и цель обеспечить себя собственными компонентами, собственными субстанциями из своего сырья»
В Сочи завершился форум БИОТЕХМЕД-2023. Мероприятие посетило около 1000 участников из 6 регионов России, на сессиях выступили более 100 спикеров. Представители профильных министерств и эксперты отрасли обсудили готовность российской промышленности к обеспечению потребностей системы здравоохранения. В мероприятии приняли участие заместитель Председателя Правительства Российской Федерации — Министр промышленности и торговли Российской Федерации Денис Мантуров, Министр здравоохранения
Читать
Новости отрасли
11.10.2023
69
События
На «Лактисе» совместно с учёными разработали продукт из козьего молока для лекарств и БАДов
Крупнейшее в Новгородской области предприятие по выпуску молочной продукции «Лактис» заключило соглашение с Институтом биологии гена РАН о производстве нового продукта по инновационной технологии, сообщает gpvn.ru. Совместная работа ученых и практиков привела к созданию альтернативного источника белка — лактоферина, который получают из молока коз, по свойствам он идентичен человеческому. Лактоферин — это полифункциональный белок естественного
Читать
Продукция
10.10.2023
221
События
Как бактерии приобретают устойчивость к антибиотикам?
Бактерии могут быть от природы устойчивыми к некоторым антибиотикам: например, если у микроба нет «мишени», на которую действует препарат, или если стенка бактериальной клетки непроницаема для лекарства. Однако проблему природной резистентности решить относительно несложно: для бактерий подбирают эффективные антибиотики с учетом особенностей их строения и размножения.
Приобретенная резистентность — это один из механизмов адаптации и защиты бактерий и других микроорганизмов — грибов и вирусов. Развитие устойчивости связано с изменениями в генетическом материале микроба — мутациями и дальнейшей передачей генов устойчивости другим штаммам и даже видам бактерий.
Существует несколько разных механизмов резистентности, которые используют бактерии:
- Выделение бактериями особых ферментов, обезвреживающих антибиотик. Самый известный пример такого вещества — бета-лактамаза. Благодаря ей многие бактерии стали устойчивыми, например, к пенициллинам.
- Изменение структур бактерии, на которые направлено действие антибиотика — мишеней. Так антибиотик не сможет реализовать свое действие.
- Изменения в функционировании клетки. Некоторые бактерии могут модифицировать процессы жизнедеятельности так, чтобы избегать использования структур-мишеней антибиотиков. В таком случае действие препарата не навредит бактерии.
- Снижение проницаемости клеточной стенки. Так молекулы антибиотика не смогут проникнуть внутрь бактерии.
- Ускоренное выведение антибиотика из бактериальной клетки.
Проблемы, порождаемые резистентностью
Это не то, что могло бы произойти в отдаленном будущем.Это наша настоящая реальность в развивающихся и развитых странах,в селах и городах, в госпиталях, на фермах.Мы теряем способность защищать людей и животныхот опасных для жизни инфекций.Пан Ги Мун, генеральный секретарь ООН
Раньше, если у возбудителя болезни вырабатывалась устойчивость к какому-то одному антибиотику, использовали комбинации из нескольких, чтобы они уж точно уничтожили патоген. Но со временем появились бактерии, резистентные сразу к нескольким химически несхожим антибиотикам, что во много раз обострило ситуацию . Более того, за последние 30 лет не удалось открыть никаких новых классов антибиотиков, при этом спектр используемых антибиотиков сужается, а это повышает шансы выработки к ним устойчивости (рис. 2). Чтобы осознать масштаб происходящего, стόит перечислить некоторые заболевания и статистику по ним.
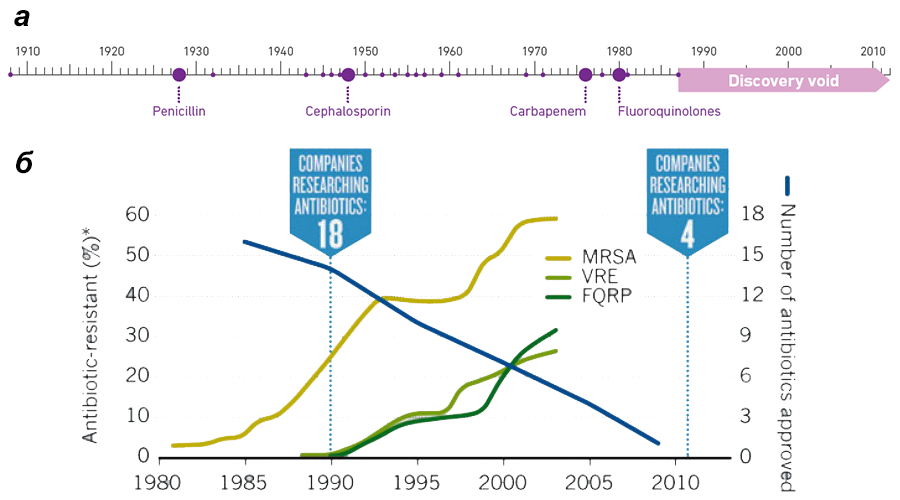
Рисунок 2. Рост бактериальной антибиотикорезистентности отбивает у фармкомпаний желание разрабатывать новые препараты. а — Уже 30 лет ничего не слышно о новых классах антибиотиков. б — По мере увеличения количества резистентных бактерий падает интерес к поиску новых антибиотиков, и число вводимых в клиническую практику препаратов стремится к нулю. Условные обозначения: * — процент клинических изолятов, устойчивых к антибиотикам; MRSA — метициллин-резистентные Staphylococcus aureus; VRE — ванкомицин-резистентные Enterococcus; FQRP — фторхинолон-резистентные Pseudomonas aeruginosa.
Согласно официальным оценкам, по причине резистентности к антибиотикам и невозможности вылечить различные инфекции в год умирает не менее 700 000 человек. Точно подсчитать число жертв невозможно, так что, увы, на самом деле их намного больше . Особенно тревожной становится ситуация с туберкулезом: в 105 странах циркулируют возбудители, устойчивые сразу к нескольким антибиотикам, а по данным ВОЗ, такие штаммы в 2014 году были найдены у 480 000 человек. Должен насторожить и побудить к действиям следующий факт: около половины таких случаев приходится на Индию, Китай и Россию (рис. 3) .
Рисунок 3. Мировая карта встречаемости мультирезистентного возбудителя туберкулеза. Карта составлена по статистическим данным за 2012 год. Диаметр круга положительно коррелирует с частотой случаев туберкулеза, устойчивого к терапии несколькими антибиотиками.
Всё шире распространяются неподдающиеся антибактериальной терапии инфекции, которые пациент «подхватывает» в больнице (внутрибольничные, или нозокомиальные), проходя лечение по другой причине . Установлено, что у пациентов с метициллин-резистентными вероятность летального исхода на 64% выше, чем у людей с не резистентными к этому лекарству штаммами золотистого стафилококка .
О новом «оружии» в борьбе с золотистым стафилококком написано в статье «Антибиотики прямо под нашим носом» .
Этот центр создал замечательную интерактивную карту распространенных в США резистентных штаммов бактерий .
Пути преодоления антибиотикорезистентности
Чтобы справиться с резистентными инфекциями, ученые активно разрабатывают новые антибактериальные препараты. ВОЗ в 2017 году представила список приоритетных патогенов — наиболее значимых и опасных резистентных микроорганизмов, для борьбы с которыми необходимо срочно создать новые антибиотики. Перечень обновят в 2022 году.
Кроме того, ученые исследуют альтернативные способы борьбы с антибиотикорезистентностью. Одно из подающих надежду направлений — изучение бактериофагов — вирусов, избирательно уничтожающих бактерии. Пока фаги не могут заменить антибиотики, но специалисты активно исследуют возможность применения этих препаратов. Другие методы — использование иммуностимуляторов, антимикробных пептидов, лизинов и т.д. — требуют дальнейших научных исследований.
Помимо поиска альтернатив антибиотикам, крайне важны меры по сдерживанию распространения устойчивых штаммов. В первую очередь антибиотики должны продаваться исключительно по рецепту от врача. Несмотря на то, что официально в России это так, на практике препараты часто можно купить без назначения.
Контроль применения антибиотиков в сельском хозяйстве — еще одна необходимая мера. Препараты должны использоваться только под наблюдением ветеринаров и в случаях, когда без них не обойтись.
Корректный и сознательный прием антибиотиков может хотя бы оттянуть момент наступления «постантибиотиковой эры» и снизить количество полирезистентных штаммов.
Вот что может предпринять каждый человек для сдерживания антибиотикорезистентности:
- Принимайте антибиотики только по назначению врача. Не нужно пить препарат «для профилактики» или «при простуде». Если специалист сказал, что антибиотик вам не нужен, не назначайте его себе самостоятельно.
- Соблюдайте схему и длительность приема антибиотика. Не прекращайте пить лекарство досрочно, даже если симптомы уже прошли.
- Не принимайте антибиотики, которые вам «посоветовали» непрофессионалы. При разных болезнях необходимы разные препараты. Лучше всего оценить симптомы сможет врач.
- Старайтесь соблюдать меры по профилактике инфекций, чтобы избегать приема антибиотиков.
Последствия
Пациентов с заболеваниями, вызываемыми резистентными микроорганизмами, часто приходится пролечивать не одним антибиотиком, а их комбинациями, курс длится дольше обычного, что делает лечение довольно затратным и выматывающим. Более того, не всегда оно вообще доступно, поэтому повышается и смертность. Кроме целенаправленного лечения инфекции, под угрозу ставятся и стандартные врачебные вмешательства, которые впоследствии требуют использования антибиотиков — например, некоторые полостные операции или химиотерапия.
Не нужно забывать, что человек — это и биологическое, и социальное существо, и помимо выживания ему необходимо контактировать с другими представителями общества. И здесь возникает на первый взгляд неочевидная проблема: люди с инфекциями или ослабленным иммунитетом не могут полноценно общаться с другими людьми из-за опасности заражения. В пример можно привести упомянутую выше отмену летних лагерей для детей с муковисцидозом, поводом для которой стали вспышки инфекций, вызываемых резистентными штаммами . Другое вынужденное ограничение — нахождение в отдельных боксах в инфекционных больницах. Получается, что устойчивость микроорганизмов к антибиотикам сильно влияет даже на психологическое состояние человека и его социализацию.
Группа под руководством британского финансиста Джима О`Нила провела подсчет экономических потерь, с которыми столкнется человечество к 2050 году, если всё останется по-прежнему и не получится продвинуться в решении проблемы резистентности. По этому сценарию потери трудоспособного населения к тому времени могут достичь 11–14 миллионов человек в год. В денежном выражении это означает, что кумулятивная потеря будет равна 100 трлн долларов, или средний годовой убыток составит 3 трлн долларов. К слову, весь годовой бюджет США лишь на 0,7 трлн превышает эту цифру (рис. 4) .
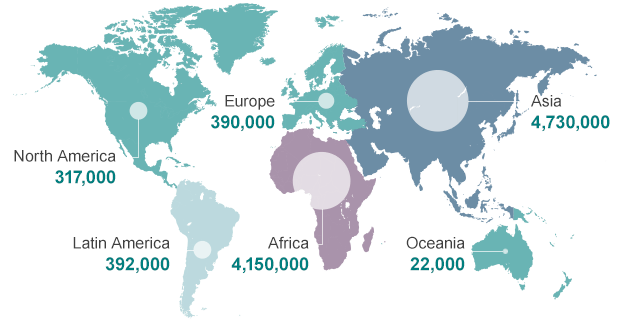
Рисунок 4. Если мы не сумеем притормозить всё быстрее распространяющуюся антибиотикорезистентность, то к 2050 году именно по этой причине мир будет терять до 10 миллионов человек ежегодно.
Но настоящую цену возникающей резистентности подсчитать нереально.
Масштабы проблемы
Устойчивость к антибиотикам возрастает до угрожающе высоких уровней во всем мире. Новые механизмы устойчивости появляются и распространяются повсюду, угрожая нашей способности лечить распространенные инфекционные заболевания. Все больше инфекций – например пневмонию, туберкулез, заражение крови, гонорея, заболевания пищевого происхождения – становится труднее, а иногда и невозможно лечить из-за снижения эффективности антибиотиков.
Там, где антибиотики для лечения людей или животных можно приобрести без рецепта, возникновение и распространение устойчивости усугубляются. Аналогичным образом, в тех странах, где нет стандартных лечебных рекомендаций, антибиотики часто назначаются врачами и ветеринарами избыточно и используются населением сверх меры.
В отсутствие неотложных мер на нас начнет надвигаться пост-антибиотическая эра, когда распространенные инфекции и незначительные травмы вновь могут стать смертельными.
Профилактика и борьба
Устойчивость к антибиотикам набирает темпы из-за их неправильного и чрезмерного использования, а также слабой профилактики инфекций и борьбы с ними. Меры к ослаблению последствий устойчивости и ограничению её распространения можно принимать на всех уровнях общества.
Население
Для предотвращения распространения устойчивости к антибиотикам и борьбы с ним индивидуумы могут:
- принимать антибиотики только по назначению квалифицированного работника здравоохранения;
- никогда не требовать антибиотиков, если, по словам медработника, в них нет необходимости;
- всегда соблюдать рекомендации медработника при использовании антибиотиков;
- никогда не давать свои антибиотики другим лицам или не использовать оставшиеся антибиотики;
- предотвращать заражение в соответствии с «Пятью важнейших принципов безопасного питания», регулярно моя руки, соблюдая гигиену во время приготовления пищи, избегая тесного контакта с больными, практикуя более безопасный секс и своевременно делая прививки.
Лица, формирующие политику
Для предотвращения распространения устойчивости к антибиотикам и борьбы с ним лица, формулирующие политику, могут:
- обеспечить принятие действенного национальный плана действий против устойчивости к антибиотикам;
- улучшать эпиднадзор за устойчивыми к антибиотикам инфекциями;
- усиливать меры политики, программы и осуществление мер профилактики инфекций и борьбы с ними;
- регулировать и поощрять надлежащее использование качественных препаратов и обращение с ними;
- предоставлять информацию о последствиях устойчивости к антибиотикам.
Медработники
Для предотвращения распространения устойчивости к антибиотикам и борьбы с ним медработники могут:
- предотвращать инфекции, обеспечивая чистоту своих рук, инструментов и окружающей среды;
- назначать и отпускать антибиотики только в случаях, когда в них есть необходимость, в соответствии с действующими лечебными инструкциями.
- информировать группы по эпиднадзору об инфекциях с устойчивостью к антибиотикам;
- беседуйте с пациентами о том, как правильно принимать антибиотики, об устойчивости к антибиотикам и об опасности их неправильного использования;
- говорите пациентам, как предотвращать инфекции (например, делая прививки, моя руки, практикуя более безопаснй секс и закрывая нос и рот при чихании).
Индустрия здравоохранения
Для предотвращения распространения устойчивости к антибиотикам и борьбы с ним индустрия здравоохранения может:
инвестировать средства в научные исследования и разработку новых антибиотиков, вакцин, средств диагностики и других инструментов.
Сельскохозяйственный сектор
Для предотвращения распространения устойчивости к антибиотикам и борьбы с ним сельскохозяйственный сектор может:
- вводить антибиотики в организм животных лишь под ветеринарным надзором;
- не использовать антибиотики для стимулирования роста или профилактики болезней у здоровых животных.
- вакцинировать животных с целью сокращения потребности в антибиотиках и использовать альтернативы антибиотикам, когда они существуют;
- продвигать и применять надлежащую практику на всех этапах производства и переработки пищевых продуктов животного и растительного происхождения;
- повышать биобезопасность на фермах и предотвращать инфекции, улучшая гигиену и благополучие животных.
Последствия
В тех случаях, когда инфекции не поддаются более лечению антибиотиками первой линии, надлежит использовать более дорогие препараты. Из-за большей продолжительности болезней и лечения, часто в больницах, возрастают медицинские расходы, а также экономическое бремя, которое ложится на семьи и общество.
Устойчивость к антибиотикам ставит под угрозу достижения современной медицины. В отсутствие эффективных антибиотиков для профилактики и лечения инфекций значительно возрастает риск трансплантации органов, химиотерапии и хирургических операций, например кесарева сечения.


























